Si llevas meses o incluso años con dolor lumbar, es fácil pensar que todo se debe a “un disco” o a “una vértebra”. Sin embargo, en consulta veo algo muy frecuente: el dolor lumbar crónico no siempre se explica solo por lo que aparece en una imagen. Muchas veces, detrás del problema hay un factor silencioso que cambia por completo el pronóstico: la atrofia muscular de espalda, especialmente cuando el core lumbar (los músculos que estabilizan y “abrazan” la columna) pierde fuerza, volumen y capacidad de sostén.
En SpineAx evaluamos tanto la parte estructural como tu reserva física, porque ahí suele estar la diferencia entre estancarte o avanzar. El dolor te hace moverte menos; al moverte menos, el músculo se debilita y puede atrofiarse; y cuando eso ocurre, la columna queda con menos soporte, el dolor aumenta y la funcionalidad se reduce. En este blog te voy a explicar, de forma clara y médica, cómo identificar este círculo dolor–atrofia y qué estrategias usamos para romper el ciclo dolor–atrofia muscular con un plan guiado y personalizado.
¿Qué es la atrofia muscular de espalda y por qué puede “alimentar” el dolor crónico?
Cuando hablo de atrofia muscular de espalda, me refiero a un proceso en el que el músculo pierde volumen y también pierde función. Es decir, no es solo que “se vea más pequeño”: es que trabaja peor. Y en escenarios de dolor lumbar crónico, esto suele acompañarse de algo muy característico: el músculo empieza a llenarse de grasa (infiltración grasa), lo que reduce su eficiencia como tejido de soporte y lo vuelve menos capaz de responder al esfuerzo cotidiano.
El core lumbar: el “sistema de soporte” que muchos pasan por alto
En SpineAx le damos mucha importancia al core lumbar, porque no es un músculo aislado: es un grupo muscular que literalmente “abraza” la columna y la mantiene estable. Estos músculos funcionan como un soporte dinámico: estabilizan mientras caminas, te sientas, levantas objetos o simplemente mantienes la postura. Por eso, cuando el core está fuerte, la columna tolera mejor la carga del día a día; pero cuando está debilitado, el cuerpo pierde una parte esencial de su “mecanismo de contención”.
Aquí ocurre un patrón muy repetido: el dolor lleva a moverte menos; al moverte menos, los músculos extensores y estabilizadores (como los erectores del raquis) se descondicionan y comienzan a atrofiarse; y, en consecuencia, disminuye la estabilidad de la columna. Entonces, estructuras que antes no sufrían tanto (articulaciones, discos, ligamentos) empiezan a recibir más sobrecarga, y el dolor se vuelve más fácil de disparar. En otras palabras: el dolor no solo es un síntoma, también puede ser el motor que empuja al cuerpo hacia más debilidad y más incapacidad.
En SpineAx no buscamos únicamente “qué se ve” en la columna; buscamos entender qué sostiene esa columna en la vida real. Y cuando encontramos atrofia muscular de espalda, no lo vemos como un dato secundario: lo tratamos como un factor determinante para explicar el dolor, diseñar un plan conservador y mejorar la evolución funcional del paciente.
Conoce más sobre el Cómo tratar el dolor lumbar crónico: opciones y tratamientos
Señales, causas y evaluación clínica ¿Cómo sospecharla y cómo la valoramos en SpineAx?
Cuando sospecho atrofia muscular de espalda en un paciente, casi nunca es por “un solo dato”. Es por un patrón clínico: dolor que se mantiene en el tiempo, disminución de la actividad y, progresivamente, una sensación de que la espalda ya no “sostiene” igual. Por eso, además de preguntarte dónde te duele, me interesa entender qué tanto toleras en tu día a día y cómo responde tu columna cuando le pides lo normal: caminar, estar de pie, cargar algo o volver a entrenar.
Señales orientativas
Estas señales no reemplazan una valoración médica, pero sí sirven para levantar sospecha cuando el dolor lumbar crónico se está mezclando con debilidad del core:
Dolor recurrente con baja tolerancia
• Te duele al estar de pie por poco tiempo, caminar distancias cortas o hacer tareas simples.
• Cargas pequeñas (mercado, bolso, mover una silla) disparan dolor o te “cobran factura” después.
“Espalda cansada” o sensación de falta de soporte
• No siempre es un dolor intenso: a veces es una fatiga profunda, como si tuvieras que “aguantarte” la espalda todo el tiempo.
• Sientes que te cuesta mantenerte erguido o que necesitas sentarte/recostarte para aliviar.
Rigidez, recaídas y dificultad para volver a tu vida normal
• Mejoras unos días y recaías con facilidad.
• Volver al deporte, al gimnasio o a un trabajo físico se vuelve frustrante porque el cuerpo no responde como antes.
Causas comunes (casi siempre multifactoriales)
En la práctica, rara vez hay una sola causa. Lo más frecuente es una combinación de factores que se retroalimentan:
Dolor prolongado + sedentarismo + miedo al movimiento
Cuando algo duele por mucho tiempo, el cuerpo se protege dejando de moverse. Y si además aparece el miedo a “empeorar”, se instala un círculo en el que cada vez haces menos, pierdes fuerza y te vuelves más vulnerable al dolor.
Postoperatorio sin rehabilitación suficiente o recuperación incompleta
He visto pacientes que fueron operados con una indicación adecuada, pero que no lograron reconstruir su capacidad física después. El resultado es que el dolor cambia, pero la funcionalidad no vuelve como debería, porque el core lumbar sigue débil.
Inestabilidad funcional y control motor deficiente
A veces el problema no es “falta de ganas”, sino un control ineficiente de los músculos profundos que estabilizan. Cuando esa coordinación falla, la columna compensa con sobrecarga en otras estructuras.
¿Cómo lo evaluamos en SpineAx? Estructura + función
Aquí es donde nuestro enfoque marca una diferencia. Yo no me quedo solo con “lo que se ve”, sino con “lo que pasa” cuando tu cuerpo intenta sostenerse en la vida real.
1) Evaluación estructural (columna y nervios)
• Revisamos si hay hallazgos que expliquen síntomas específicos: compresión, cambios degenerativos relevantes, señales de irritación nerviosa, entre otros.
• Esto es clave para identificar cuándo el dolor tiene un componente que podría requerir otro tipo de manejo.
2) Evaluación funcional (reserva física y control del core)
• Valoramos la reserva física: fuerza, resistencia, control postural y tolerancia al movimiento.
• Buscamos signos clínicos de debilidad del core lumbar y de los músculos que mantienen la postura.
3) Correlación clínica + imagen (la imagen no decide sola)
Una resonancia puede mostrar hallazgos llamativos en alguien sin dolor, y hallazgos “moderados” en alguien muy limitado. Por eso, en SpineAx la imagen se interpreta en contexto: síntomas, examen físico, historia del dolor y objetivos del paciente.
Si tu dolor lumbar lleva meses, agenda una valoración en SpineAx para evaluar tu columna.
SpineAx Recovery: Un programa integral
En SpineAx creamos SpineAx Recovery como una alianza clínica con Praesenti para algo muy concreto: ofrecer un manejo integral del dolor de columna y, al mismo tiempo, acelerar la recuperación funcional con un plan guiado. Dicho de forma simple, es un programa diseñado para cuando el problema no se resuelve únicamente “viendo la resonancia”, sino entendiendo el cuerpo completo: estructura, control motor, fuerza, tolerancia al esfuerzo y objetivos reales del paciente.
El principio rector: no todo dolor de columna requiere cirugía
Esto es clave y lo repito con frecuencia: no todo dolor de columna necesita cirugía. En muchos casos, el componente dominante es la debilidad del core lumbar, la inestabilidad funcional y la atrofia muscular de espalda. Si no abordamos eso, el paciente puede quedar atrapado en el mismo círculo: dolor → menos movimiento → más atrofia → más dolor. SpineAx Recovery existe precisamente para romper ese ciclo con un enfoque ordenado, progresivo y supervisado.








¿Cómo funciona SpineAx Recovery?
En lugar de improvisar tratamientos, seguimos una ruta clara:
1) Diagnóstico médico especializado (columna y neurocirugía)
Primero defino, con evaluación clínica y los estudios necesarios, cuál es la causa principal del dolor, qué riesgos existen y cuál es el plan más seguro. En esta etapa se decide si el foco debe ser conservador, quirúrgico o combinado.
2) Prescripción directa
Con el diagnóstico definido, se prescribe el protocolo según los hallazgos y las metas del paciente: volver al deporte, retomar un trabajo físico, reducir recaídas o mejorar tolerancia funcional. Este punto es esencial: no es “tecnología por tecnología”, sino una intervención guiada por criterio médico.
3) Intervención conservadora avanzada + progresión de fortalecimiento y rehabilitación
Cuando el problema central es funcional (debilidad del core, des acondicionamiento, atrofia), integramos tecnología como herramienta de apoyo para activar, preparar y fortalecer, y luego avanzamos con progresión de rehabilitación orientada a función. El objetivo es recuperar soporte estructural desde el músculo, sin agravar el dolor.
4) Si se requiere cirugía: cirugía cuando está indicada + recuperación guiada
Cuando sí hay indicación quirúrgica, se realiza la cirugía con el objetivo correcto (resolver el problema estructural). Pero ahí no termina el proceso: después, SpineAx Recovery mantiene el enfoque en recuperar soporte muscular, estabilidad y funcionalidad, porque la cirugía no reemplaza al core: lo necesita.
Tecnologías dentro del programa (explicación clínica, sin prometer “milagros”)
Musculptech
Usamos Musculptech para generar contracciones musculares profundas y repetidas sin carga axial, lo que nos permite activar musculatura del core y estimular soporte sin añadir el estrés mecánico que a muchos pacientes les dispara el dolor. En términos prácticos, es una forma de “encender” musculatura profunda cuando el paciente está limitado para entrenar con cargas convencionales o cuando necesitamos una etapa de activación previa a fortalecimiento progresivo.
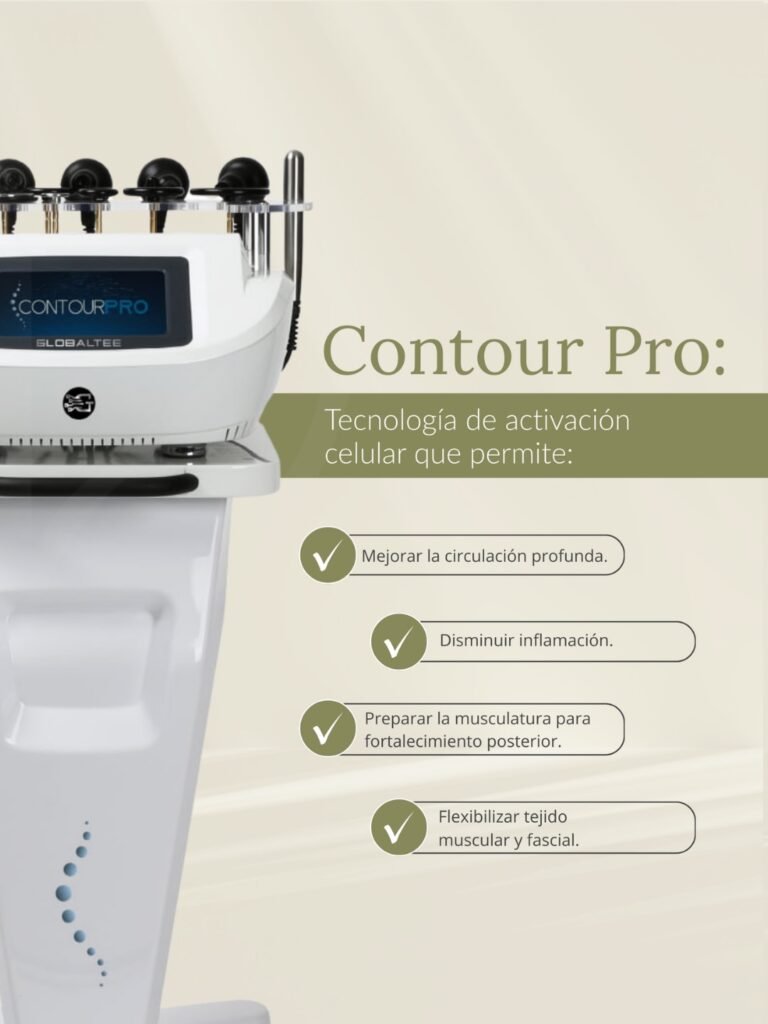
Contour Pro
Contour Pro se integra como apoyo de activación celular para mejorar la circulación profunda, disminuir inflamación y preparar el tejido muscular y fascial para una fase posterior de fortalecimiento. En pacientes con dolor crónico, rigidez o tejido “reactivo”, esta preparación puede marcar la diferencia entre tolerar el plan o abandonarlo por molestias.
¿Para quién es especialmente útil SpineAx Recovery?
Este programa es particularmente valioso cuando el objetivo no es solo “dolor cero”, sino recuperar capacidad de vida real:
- Personas con dolor lumbar crónico y des acondicionamiento físico.
- Deportistas o pacientes con alta demanda física que necesitan volver a rendimiento con seguridad.
- Pacientes postoperados que requieren un retorno funcional más eficiente y con menos recaídas.
- Pacientes que no son candidatos a cirugía, o que prefieren evitar manejo invasivo, pero necesitan una estrategia avanzada y guiada.
SpineAx Recovery une lo que muchas veces se ofrece por separado: diagnóstico especializado, criterio médico para decidir si se opera o no, y un plan integral enfocado en reconstruir el soporte del cuerpo, especialmente cuando la atrofia muscular de espalda está jugando un papel determinante en el dolor.
¿Por qué SpineAx es una opción confiable para abordar la atrofia muscular de espalda asociada a dolor crónico?

En SpineAx abordo la atrofia muscular de espalda y el dolor lumbar crónico con una mirada completa: no me quedo solo con “lo que se ve” en una resonancia, sino con lo que tu columna necesita para funcionar en la vida real. Por eso integro la evaluación estructural con la evaluación funcional (tu reserva física y el core lumbar), porque ahí suele estar la clave para explicar recaídas, limitación y pérdida de tolerancia al esfuerzo. Además, tengo un criterio claro: la cirugía se considera únicamente cuando está indicada; cuando el origen es principalmente muscular o funcional, priorizo un manejo conservador avanzado, guiado y seguro, enfocado en recuperar soporte, estabilidad y confianza en el movimiento.
Cada plan se ajusta a tus objetivos con rutas claras, seguimiento y continuidad en cada fase, desde el diagnóstico hasta la recuperación, para disminuir recaídas y evitar que vuelvas al mismo punto. Y si eres un paciente exigente, deportista, trabajador físico o vienes de un postoperatorio, también sé lo importante que es volver a tu ritmo con una estrategia bien dirigida.
Preguntas frecuentes sobre atrofia muscular de espalda y dolor lumbar crónico
1) ¿La atrofia muscular de espalda es una causa del dolor o una consecuencia?
En la mayoría de los casos es ambas cosas. El dolor lleva a moverte menos; al moverte menos, el músculo pierde fuerza y puede atrofiarse; y cuando el músculo ya no sostiene bien, aumenta la carga sobre la columna y el dolor se vuelve más fácil de activar. Por eso, si solo tratamos el síntoma y no recuperamos soporte muscular, es común que haya recaídas.
2) ¿Cómo sé si mi dolor lumbar crónico está relacionado con debilidad del core lumbar?
Suele sospecharse cuando tienes baja tolerancia para estar de pie, caminar o cargar cosas livianas; cuando sientes “espalda cansada” o falta de soporte; o cuando mejoras y recaes con facilidad. Aun así, la confirmación se hace con una evaluación clínica funcional, porque no todo dolor lumbar se explica por lo mismo.
3) ¿La resonancia magnética puede mostrar la atrofia muscular?
Sí, muchas veces se puede observar pérdida de volumen muscular e infiltración grasa alrededor de la columna. Sin embargo, en SpineAx no baso decisiones solo en la imagen: siempre la correlaciono con tus síntomas, tu examen físico y tu funcionalidad, porque una resonancia puede mostrar cambios que no necesariamente explican el dolor actual.
4) Si mis músculos tienen infiltración grasa, ¿se pueden recuperar?
Se puede mejorar función, fuerza y estabilidad en muchos pacientes, aunque el grado de reversibilidad varía según el tiempo de evolución, hábitos, edad y constancia del plan. El objetivo clínico más importante es que recuperes soporte del core lumbar, tolerancia al movimiento y capacidad para tu vida diaria, reduciendo recaídas.
5) ¿Por qué hacer ejercicio a veces empeora el dolor en lugar de mejorar?
Porque no todos los ejercicios son adecuados para el momento en el que estás. Si hay dolor activo, inestabilidad funcional o des acondicionamiento, cargar o hacer movimientos sin progresión puede irritar estructuras y reforzar el círculo dolor–miedo–inactividad. Por eso el plan debe ser progresivo, individualizado y orientado a función.
6) ¿Qué diferencia hay entre “debilidad” y atrofia muscular de espalda?
La debilidad es una disminución de la capacidad de generar fuerza o controlar el movimiento. La atrofia implica además un cambio en el músculo: pérdida de volumen y, en casos crónicos, infiltración grasa y menor eficiencia. Pueden coexistir, pero cuando hay atrofia, suele requerirse una estrategia más estructurada y sostenida.
7) ¿SpineAx Recovery es solo para pacientes que no se quieren operar?
No. SpineAx Recovery sirve tanto para pacientes que requieren manejo conservador avanzado como para quienes sí necesitan cirugía. Si hay indicación quirúrgica, se opera cuando corresponde; y luego, el enfoque se centra en recuperar soporte muscular, estabilidad y funcionalidad para que la recuperación sea más sólida.
8) ¿Qué hace Musculptech dentro del programa SpineAx Recovery?
Musculptech se usa como apoyo para activar el músculo con contracciones profundas y repetidas sin carga axial, lo cual puede ser útil cuando el paciente no tolera entrenamientos convencionales por dolor o cuando necesitamos “reactivar” el core lumbar sin añadir sobrecarga que dispare síntomas.
9) ¿Para qué sirve Contour Pro en este enfoque?
Contour Pro se integra como una herramienta para mejorar condiciones del tejido: circulación profunda, inflamación y flexibilidad muscular/fascial. En muchos pacientes con dolor lumbar crónico, preparar el tejido ayuda a tolerar mejor la progresión hacia fortalecimiento y rehabilitación funcional.
10) ¿Cuándo sí se considera cirugía en dolor lumbar crónico?
La cirugía se considera cuando hay criterios claros basados en clínica e imágenes (por ejemplo, compromiso neurológico o una causa estructural que lo justifique) y cuando el balance riesgo–beneficio es favorable. En SpineAx, el objetivo es elegir la opción más segura y efectiva: cirugía cuando está indicada y, si no lo está, un manejo conservador avanzado que recupere soporte y función.


